Bệnh Ung Thư Cổ Tử Cung
Ung thư cổ tử cung là một bệnh ung thư phát triển từ cổ tử cung. Bệnh xảy ra khi vi rút gây u nhú ở người (HPV) xâm nhập và tạo những tổn thương tiền ung thư. Lâu ngày những tổn thương phát triển thành ung thư, lan rộng sang những bộ phận khác và gây tử vong ở người bệnh.
Tổng quan
Ung thư cổ tử cung là loại ung thư phát triển từ những tế bào cổ tử cung (phần dưới của tử cung nối với âm đạo). Hầu hết các trường hợp có khối u bắt đầu trong những tế bào trên bề mặt cổ tử cung, sau đó lan ra.
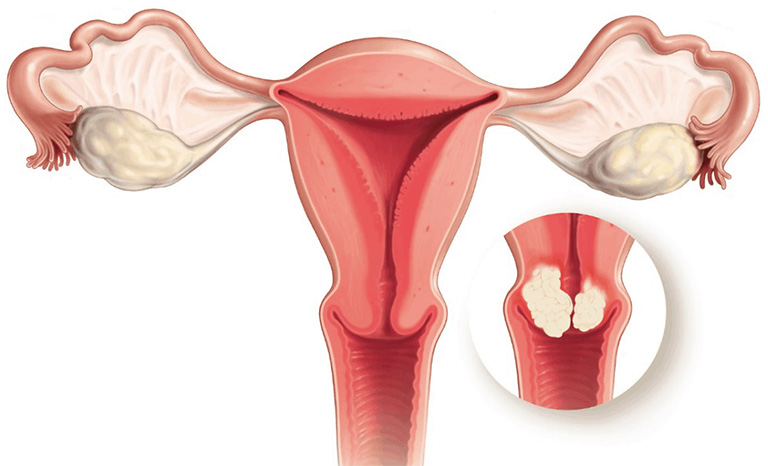
Bệnh xảy ra khi những tế bào trên cổ tử cung bị tổn thương, biến đổi thành những tế bào tiền ung thư và ung thư. Hơn 90% trường hợp ung thư cổ tử cung liên quan đến vi rút gây u nhú ở người (HPV). Tuy nhiên không phải tất cả trường hợp nhiễm HPV đều bị ung thư.
Phân loại
Bệnh ung thư cổ tử cung được phân thành 3 loại, bao gồm:
- Ung thư biểu mô tế bào gai (squamous cell carcinoma): Chiếm 80 - 90% các trường hợp. Loại ung thư này hình thành từ những tế bào ở phần cổ ngoài của cổ tử cung. Bệnh thường bắt nguồn từ vùng chuyển tiếp, nơi cổ ngoài và cổ trong của cổ tử cung tiếp giáp với nhau.
- Ung thư biểu mô tuyến (adenocarcinoma): Chiếm 10 - 20% các trường hợp. Đây là một bệnh ung thư phát triển từ những tế bào tuyến.
- Ung thư biểu mô hỗn hợp: Ung thư biểu mô hỗn hợp còn được gọi là ung thư biểu mô gai -tuyến. Bệnh xảy ra khi ung thư cổ tử cung có những đặc điểm liên quan đến tổn thương ác tính ở biểu mô tuyến và tổn thương ác tính ở biểu mô tế bào gai. Dạng này rất hiếm gặp.
Những giai đoạn của bệnh:
Theo Liên Đoàn Sản phụ khoa Quốc tế (FIGO), bệnh ung thư cổ tử cung được phân thành 4 giai đoạn (từ nhẹ đến nặng). Bao gồm:
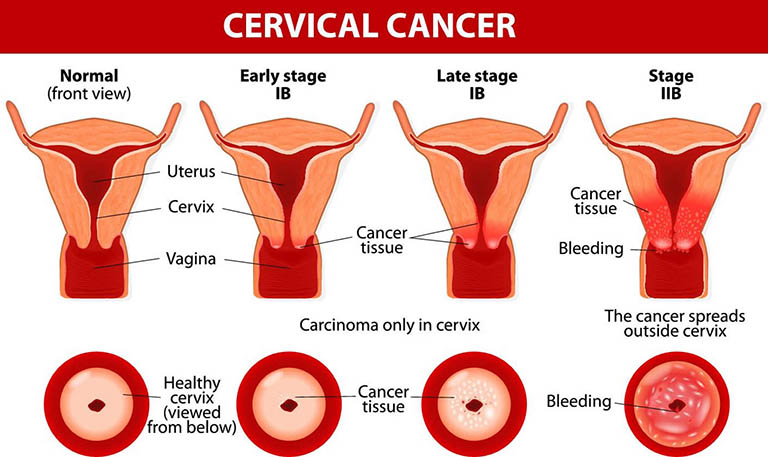
+ Giai đoạn I
Những tế bào ác tính bắt đầu lan vào mô sâu hơn của tử cung từ niêm mạc cổ tử cung. Tổn thương nhỏ, chưa xâm lấn sang những cơ quan khác.
Ung thư cổ tử cung giai đoạn I được phân thành giai đoạn IA và giai đoạn IB:
- Giai đoạn IA: Tế bào ung thư được phát hiện thông qua xét nghiệm mô bệnh học và tế bào học.
- Giai đoạn IA1: Vùng ung thư sâu < 3mm
- Giai đoạn IA2: Vùng ung thư sâu từ 3mm - dưới 5mm
- Giai đoạn IB: Khối u ung thư phát triển nhưng trong giới hạn cổ tử cung. Khối u có chiều sâu từ 5mm đến 4cm.
+ Giai đoạn II
Tế bào ác tính lan ra ngoài cổ tử cung, làm ảnh hưởng đến các mô gần tử cung và âm đạo. Tuy nhiên tổn thương không vượt khỏi vùng chậu.
- Giai đoạn IIA: Khối u phát triển, giới hạn ở 2/3 trên của âm đạo.
- Giai đoạn IIA1: Khối u rộng < 4cm
- Giai đoạn IIA2: Khối u chiều rộng ≥ 4cm
- Giai đoạn IIB: Những tế bào ác tính lan đến vùng tham số.
+ Giai đoạn III
Trong giai đoạn III, những tế bào ung thư đã lan đến phần dưới của âm đạo, lan đến thành chậu ở một số trường hợp. Điều này ngăn chặn nhưng hoạt động của thận và gây ra tình trạng thận ứ nước.
- Giai đoạn IIIA: Tế bào ác tính lan xuống 1/3 dưới của âm đạo. Tuy nhiên khối u chưa phát triển vào thành chậu.
- Giai đoạn IIIB: Khối ác tính ảnh hưởng đến thận và lây lan đến thành chậu.
- Giai đoạn IIIC: Tế bào bạch huyết lây lan đến những hạch bạch huyết khu vực.
+ Giai đoạn IV
Đây là giai đoạn cuối của ung thư cổ tử cung. Trong giai đoạn này, tế bào ác tính đã lây lan sang những bộ phận khác của cơ thể.
- Giai đoạn IVA: Tế bào ác tính lây lan làm ảnh hưởng đến những cơ quan lân cận như trực tràng hoặc bàng quang (di căn gần)
- Giai đoạn IVB: Tế ung ác tính di căn xa đến những bộ phận khác của cơ thể.
Nguyên nhân và yếu tố nguy cơ
Hơn 90% bệnh nhân bị ung thư cổ tử cung do nhiễm vi rút gây u nhú ở người (HPV). Loại vi rút này có khả năng lây truyền qua đường tình dục và dẫn đến ung thư khi không được điều trị. Bao gồm quan hệ tình dục qua âm đạo, miệng và hậu môn.
Trong đó những chủng HPV 16 và 18 liên quan đến 50% trường hợp ung thư cổ tử cung với mức độ tiến triển nhanh. Sau khi xâm nhập, những chủng vi rút HPV gây ra các thay đổi tiền ung thư, cuối cùng dẫn đến ung thư. Quá trình này có thể kéo dài từ 10 - 20 năm hoặc ngắn hơn.
Hầu hết mọi người bị nhiễm vi rút vào một thời điểm trong đời. Tuy nhiên việc chống lại sự lây nhiễm của cơ thể khiến người bệnh không thể nhận ra.
Khi cơ thể không chống lại nhiễm trùng, vi rút HPV có thể làm biến đổi những tế bào cổ tử cung thành những tế bào ung thư.
Những yếu tố làm tăng nguy cơ mắc bệnh gồm:
- Hút thuốc
- Hệ miễn dịch suy yếu
- Lạm dụng thuốc tránh thai
- Có nhiều bạn tình hoặc bắt đầu quan hệ tình dục khi còn quá trẻ
- Di truyền làm tăng nguy cơ ung thư cổ tử cung ở những người có tiền sử gia đình mắc bệnh hoặc có một loại ung thư khác
- Mang thai nhiều lần. Một vài nghiên cứu cho thấy, những người phụ nữ có trên 7 lần mang thai đủ tháng sẽ có nguy cơ bị ung thư cổ tử cung gấp 4 lần so với không mang thai, gấp 2 hoặc 3 lần so với những người mang thai chỉ 1 hoặc 2 lần đủ tháng.
Triệu chứng và chẩn đoán
Trong giai đoạn đầu của ung thư cổ tử cung, bệnh nhân hoàn toàn không có triệu chứng. Ở những giai đoạn nặng hơn, các triệu chứng bắt đầu, ngày càng nghiêm trọng và đa dạng.
Những triệu chứng thường gặp gồm:
- Chảy máu âm đạo bất thường
- Chảy máu âm đạo sau khi quan hệ tình dục
- Chảy máu giữa hai kỳ kinh
- Chảy máu sau mãn kinh
- Xuất huyết sau khi đại tiện gắng sức
- Ra nhiều khí hư
- Khí hư có mùi hôi hoặc lẫn máu
- Đau vùng hạ vị hoặc/ và đau ngang cột sống thắt lưng
Khi bệnh tiến triển sang giai đoạn muộn, nhiều triệu chứng khác có thể xuất hiện, bao gồm:
- Sút cân
- Chán ăn
- Suy thận
- Phù tay chân
- Rò nước tiểu hoặc rò phân qua đường âm đạo (hiếm gặp)
- Mệt mỏi
- Chảy nhiều máu âm đạo
- Chảy máu sau khi khám vùng chậu hoặc thụt rửa
Các trong bước chẩn đoán ung thư:
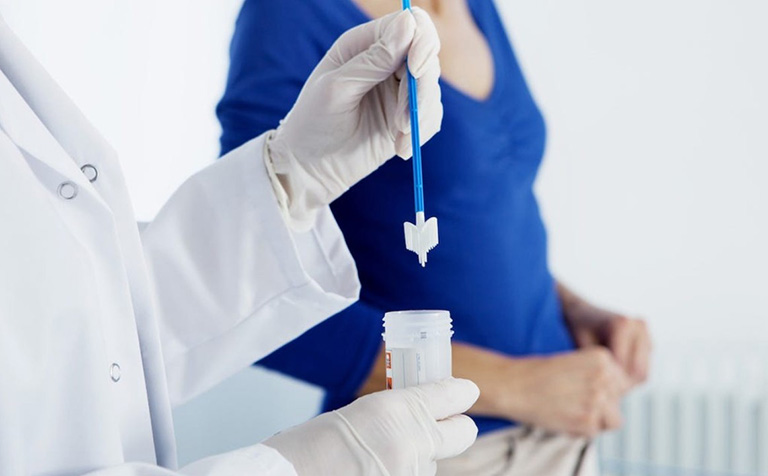
- Khám lâm sàng: Trong quá trình thăm khám, bác sĩ tiến hành quan sát trực tiếp tổn thương, khám âm đạo bằng mỏ vịt hoặc tay. Điều này giúp đánh giá mức độ lan rộng của khối u (mức độ xâm lấn) và tổn thương cổ tử cung (như loét, u thể sùi, thâm nhiễm, sùi loét).
- Xét nghiệm tế bào học cổ tử cung-âm đạo (Test PAP): Xét nghiệm này giúp xác định tổn thương tiền ung thư và ung thư cổ tử cung giai đoạn sớm.
- Soi cổ tử cung: Xét nghiệm này cho phép quan sát và xác định những tổn thương ở cổ tử cung trong giai đoạn sớm.
- Sinh thiết: Sau soi cổ tử cung, sinh thiết thường được thực hiện để kiểm tra mô bệnh học, xác định tế bào lành tính và ác tính.
- Xét nghiệm chất chỉ điểm khối u: Thông thường xét nghiệm chất chỉ điểm khối được thực hiện để phát hiện ung thư di căn xa, ung thư tái phát và theo dõi đáp ứng điều trị.
- Các xét nghiệm đánh giá giai đoạn: Để đánh giá giai đoạn ung thư, bệnh nhân được yêu cầu siêu âm ổ bụng, nội soi bàng quang - trực tràng, chụp MRI hoặc CT...
Biến chứng và tiên lượng
Ung thư cổ tử cung có thể đe dọa đến tính mạng của người bệnh. Tuy nhiên việc phát hiện và chữa trị trong giai đoạn sớm có thể cải thiện tiên lượng, khả năng khỏi cao.
Những biến chứng có thể gặp khi bị ung thư cổ tử cung:
- Vô sinh
- Rối loạn cảm xúc
- Chảy máu bất thường
- Suy thận
- Tử vong
Tỉ lệ sống sót sau 5 năm của bệnh nhân theo từng giai đoạn:
- Giai đoạn khu trú (giai đoạn 1 - 2): Tỷ lệ sống sót trên 5 năm là 92%
- Giai đoạn lan rộng (giai đoạn 3): Tỷ lệ sống sót trên 5 năm giảm còn 58%
- Giai đoạn di căn (giai đoạn 4): Tỷ lệ sống sót trên 5 năm chỉ ở mức 17%
Thời gian sống khác nhau ở mỗi người. Trong quá trình điều trị, việc áp dụng các phương pháp theo chỉ định kết hợp duy trì lối sống lành mạnh có thể kéo dài thời gian sống sót.
Điều trị
Có 4 phương pháp được áp dụng trong điều trị ung thư cổ tử cung. Bao gồm:
- Phẫu thuật
Bệnh nhân được phẫu thuật nhằm loại bỏ càng nhiều khối u ung thư càng tốt. Phương pháp này mang đến hiệu quả cao nhất trong giai đoạn khu trú của bệnh. Trong khi thực hiện, những vùng cổ tử cung có tế bào ác tính sẽ bị loại bỏ.
Đối với giai đoạn lan rộng, bệnh nhân được phẫu thuật cắt bỏ tử cung và những cơ quan bị ảnh hưởng bởi những tế bào ác tính.
- Xạ trị
Xạ trị sử dụng chụp tia X năng lượng cao để tiêu diệt những tế bào ung thư. Đồng thời ngăn sự phân chia và phát triển của những tế bào này.
Khi thực hiện, bệnh nhân được hướng dẫn nằm với tư thế thích hợp, đảm bảo tia X chiếu vào vùng tổn thương. Sau đó chùm tia X được phát ra từ thiết bị xạ trị giúp phá hủy những tế bào ung thư.
- Hóa trị
Hóa trị là phương pháp sử dụng một loại thuốc thích hợp để tiêu diệt những tế bào ung thư khắp cơ thể. Phương pháp này có tác dụng làm giảm kích thước khối u, ngăn chặn sự phát triển của bệnh, ngăn những tế bào ung thư phân chia và lây lan đến những cơ quan khác.
Ngoài ra hóa trị có thể làm tăng hiệu quả của phương pháp phẫu thuật hoặc xạ trị. Tuy nhiên phương pháp này có thể gây ra nhiều tác dụng phụ như rụng tóc, nôn ói, mệt mỏi...
- Liệu pháp nhắm mục tiêu
Thuốc Bevacizumab (Avastin) có thể được dùng để ngăn sự phát triển của những mạch máu mới. Từ đó ngăn những tế bào ung thư phát triển. Thuốc này thường được dùng với hóa trị để tăng hiệu quả.
Phác đồ điều trị ung thư cổ tử cung được thiết lập dựa trên các giai đoạn của bệnh và tình trạng cụ thể. Bao gồm:
+ Giai đoạn tiền xâm nhập
Những phương pháp có thể được cân nhắc sử dụng:
- Đốt lạnh
- Đốt laser
- Cắt vòng (LEEP)
- Cắt tử cung toàn bộ
- Khoét chóp cổ tử cung
+ Giai đoạn xâm nhập
- Phẫu thuật: Khoét chóp tử cung cho bệnh nhân bị ung thư cổ tử cung giai đoạn IA1, còn trẻ tuổi và có mong muốn sinh con. Ung thư cổ tử cung giai đoạn I và IIA có thể được phẫu thuật Wertheim Meigs. Trong đó bác sĩ cắt tử cung toàn bộ cùng với 2 phần phụ và vét hạch chậu hai bên.
- Xạ trị: Bệnh nhân được xạ trị đơn thuần, xạ trị tiền phẫu hoặc xạ trị hậu phẫu (tùy thuộc vào mức độ tổn thương). Trong nhiều trường hợp, bệnh nhân được xạ trị trong mổ (IORT) hoặc xạ trị áp sát (Brachytherapy - xạ trị áp sát liều cao + xạ trị ngoài) để nâng liều cao tại khu vực tổn thương cổ tử cung.
- Hóa trị: Hóa trị được chỉ định cho những bệnh nhân bị ung thư cổ tử cung giai đoạn IIB, III, IV; bệnh nhân từ chối xạ trị, phẫu thuật. Những phương thức có thể được áp dụng:
- Hóa chất đơn thuần: Chỉ định trong giai đoạn IVB
- Hóa chất tiền phẫu: Chỉ định trong giai đoạn IIB
- Hóa chất hậu phẫu: Chỉ định sau phẫu thuật.
- Hóa chất kết hợp với xạ trị: Chỉ định trong giai đoạn IIB, III, IV; ung thư cổ từ cung giai đoạn IB2, IIA từ chối phẫu thuật.

+ Giai đoạn xâm lấn rộng và di căn xa
- Tế bào ung thư xâm lấn bàng quang, trực tràng
- Nếu còn khả năng phẫu thuật: Vét đáy chậu trước, sau, toàn bộ kết hợp điều trị hóa xạ trị.
- Nếu không còn khả năng phẫu thuật: Tiến hành điều trị hóa xạ trị.
- Khối u ung thư gây suy thận và chảy máu
- Xạ trị triệu chứng liều 30-50Gy
- Điều trị hóa trị nếu hết suy thận và chảy máu
- Ung thư di căn xương: Dùng thuốc chống hủy xương kết hợp xạ trị giảm đau vào khu vực có xương tổn thương.
- Khối u di căn não: Xạ phẫu kết hợp xạ trị gia tốc toàn não.
Phòng ngừa
Tiêm vaccin chống vi rút HPV (human papillomavirus) cho trẻ em gái từ 9 đến 26 tuổi là biện pháp phòng ngừa ung thư cổ tử cung tốt nhất.
Ngoài ra nữ giới có thể giảm nguy cơ mắc bệnh bằng những biện pháp sau:
- Không quan hệ tình dục sớm.
- Quan hệ tình dục an toàn, nên sử dụng bao cao su để phòng ngừa lây nhiễm.
- Giữ vùng kín luôn khô ráo và sạch sẽ. Nên dùng dung dịch vệ sinh phù hợp, không thụt rửa âm đạo.
- Không hút thuốc lá.
- Thực hiện thói quen ăn uống đủ chất và lành mạnh. Đặc biệt nên tăng cường bổ sung beta-Carotene, vitamin A, vitamin B12, vitamin C, vitamin E từ các loại rau, củ, trái cây tươi, quả hạch... Những thành phần dinh dưỡng này có thể cải thiện hệ thống miễn dịch và giảm nguy cơ mắc bệnh.
- Nên kết hợp chế độ ăn uống khoa học với thói quen luyện tập thể dục đều đặn. Điều này giúp duy trì hệ miễn dịch khỏe mạnh và sức khỏe tổng thể.
- Dùng thuốc tránh thai theo hướng dẫn và chỉ nên dùng khi cần thiết. Tuyệt đối không lạm dụng.
- Chung thủy một vợ một chồng. Không quan hệ tình dục với nhiều người.
- Thường xuyên kiểm tra tế vào cổ tử cung bằng xét nghiệm Pap (sàn lọc ung thư cổ tử cung). Điều này có thể giúp phát hiện tiền ung thư hoặc ung thư giai đoạn sớm. Từ đó có những phương pháp điều trị hiệu quả, cải thiện tiên lượng. Một số nghiên cứu cho thấy thực hiện xét nghiệm Pap sàng lọc từ 3 - 5 năm 1 lần kết hợp theo dõi tình trạng sức khỏe có thể giảm nguy cơ ung thư lên đến 80%.
Những câu hỏi quan trọng khi gặp bác sĩ
1. Bệnh ung thư cổ tử cung của tôi đang trong giai đoạn nào?
2. Những phương pháp tốt nhất cho tình trạng của tôi là gì?
3. Biện pháp chăm sóc nào giúp ngăn bệnh tiến triển?
4. Tiên lượng hạn và dài hạn cho bệnh lý của tôi là gì?
5. Khi nào nên phẫu thuật cắt bỏ khối u?
6. Những lựa chọn phẫu thuật nào tốt nhất cho tình trạng của tôi?
7. Tôi nên làm gì nếu có các tác dụng phụ?
8. Quá trình điều trị kéo dài trong bao lâu?
Ung thư cổ tử cung không được điều trị kịp thời có thể gây tử vong. Những trường hợp phát hiện và điều trị sớm có thể tăng tiên lượng, tăng khả năng chữa khỏi và kéo dài thời gian sống. Để đảm bảo an toàn, tốt nhất nên áp dụng những biện pháp phòng ngừa, chữa trị sớm và tích cực nếu ung thư xảy ra.