Bệnh Dị Ứng Ánh Nắng Mặt Trời
Dị ứng ánh nắng mặt trời còn được gọi là mề đay do ánh nắng mặt trời. Đây là một dạng dị ứng hiếm gặp, gây phát ban trên da ở dạng các đốm hoặc vết đỏ ngứa. Những triệu chứng thường xuất hiện trong vòng vài phút sau khi tiếp xúc với ánh nắng, thường có mức độ nghiêm trọng cao.
Tổng quan
Dị ứng ánh nắng mặt trời (mề đay do ánh nắng mặt trời / nhạy cảm ánh sáng) là một phản ứng của hệ thống miễn dịch với ánh sáng mặt trời. Bệnh gây phát ban đỏ ở dạng đốm hoặc vết đỏ ngứa, thường ảnh hưởng đến mặt, cổ, mu bàn tay, cánh tay và cẳng chân.
Trong nhiều trường hợp, dị ứng ánh nắng mặt trời gây ra những triệu chứng nghiêm trọng hơn. Bệnh nhân có phát ban lan rộng sang những vùng da có quần áo, nổi mụn nước nhỏ, rỉ dịch và đóng vảy.

Những triệu chứng thường xảy ra sau vài phút tiếp xúc với ánh nắng tự nhiên hoặc các nguồn bức xạ tia cực tím (UV) khác. Phần lớn trường hợp liên quan đến di truyền. Những trường hợp khác có phát ban được kích hoạt bởi những yếu tố khác, chẳng hạn như thuốc và một số loại cây.
Phân loại
Dị ứng ánh nắng mặt trời được phân thành những loại dưới đây:
- Ngứa do xạ khuẩn: Bệnh gây ra những nốt sần hoặc sẩn trên da. Những triệu chứng có thể xuất hiện ở những vùng da không tiếp xúc với ánh nắng mặt trời.
- Phản ứng dị ứng ánh sáng: Bệnh xảy ra khi một chất hóa học được bôi lên da gây kích ứng hoặc phản ứng với ánh sáng mặt trời. Chẳng hạn như các thuốc điều trị tại chỗ, nước hoa, mỹ phẩm, trang điểm và kem chống nắng. Sau khi tiếp xúc với ánh nắng mặt trời, những triệu chứng có thể xuất hiện trong vòng vài giờ đến vài ngày.
- Phát ban nhẹ đa hình (PMLE): Phát ban nhẹ đa hình là loại phổ biến nhất của dị ứng ánh nắng mặt trời. Bệnh gây phát ban ở dạng vết sưng nhỏ hoặc mảng. Đôi khi xuất hiện mụn nước chỉ sau vài giờ tiếp xúc với ánh nắng. Phát ban nhẹ đa hình thường gặp ở phụ nữ (đặc biệt là phụ nữ khi sinh), thanh niên, thanh thiếu niên và những người có làn da trắng.
- Mề đay do ánh nắng mặt trời: Bệnh gây phát ban lan tỏa chỉ sau vài phút tiếp xúc với ánh nắng mặt trời. Những triệu chứng của bệnh có thể từ nhẹ đến nặng.
Nguyên nhân và yếu tố nguy cơ
Không rõ nguyên nhân gây bệnh. Dị ứng ánh nắng mặt trời xảy ra khi có những thay đổi ở vùng da tiếp xúc với ánh nắng mặt trời. Khi tiếp xúc, ánh sáng mặt trời kích hoạt giải phóng một số hóa chất như histamin trong tế bào da. Từ đó gây ra phản ứng kháng nguyên - kháng thể.
Phản ứng xảy ra khi hệ thống miễn dịch tạo ra những kháng thể chống lại chống lại chất gây kích thích hoặc kháng nguyên (chất kích thích phản ứng với ánh sáng mặt trời). Sau đó tạo ra phản ứng viêm và gây nổi mề đay.

Những yếu tố làm tăng nguy cơ nổi mề đay do ánh nắng mặt trời:
- Sử dụng những loại thuốc làm tăng độ nhạy cảm với ánh nắng mặt trời hoặc làm tăng nguy cơ dị ứng, bao gồm:
- Thuốc corticoid tại chỗ
- Thuốc kháng sinh
- Thuốc sulfa
- Thuốc lợi tiểu
- Thuốc kháng nấm
- Thuốc tránh thai hoặc những liệu pháp hormone khác
- Retinoids được dùng trong trị mụn và chống lão hóa
- Thuốc chống viêm không steroid
- Thuốc hạ cholesterol
- Thuốc kháng histamin
- Bị viêm da
- Tiếp xúc với một số loại thực vật
- Thường xuyên sử dụng các hóa chất như thuốc nhuộm, chất khử trùng, nước hoa...
- Tiếp xúc với những bước sóng cụ thể của tia cực tím (UV) dẫn đến phản ứng dị ứng
- Tiền sử gia đình bị nổi mề đay do ánh nắng mặt trời.
Dị ứng ánh nắng mặt trời thường gặp hơn vào mùa xuân và mùa hè, khi ra ngoài và tiếp xúc với ánh nắng mặt trời. Tuy nhiên việc tiếp tục tiếp xúc với ánh nắng vào mùa hè có thể làm giảm khả năng dị ứng bằng cách tăng đề kháng của da.
Triệu chứng và chẩn đoán
Dị ứng ánh nắng mặt trời có triệu chứng thường xuất hiện trong vòng vài phút đến 2 giờ sau khi tiếp xúc với ánh nắng mặt trời hoặc các nguồn bức xạ tia cực tím (UV) khác. Những triệu chứng này thường bao gồm:
+ Triệu chứng chung
Phát ban ở khu vực tiếp xúc với ánh nắng mặt trời với những biểu hiện:
- Ngứa ngáy
- Xuất hiện những vết sưng, nốt sần, sẩn, nổi mề đay hoặc mụn nước
- Đỏ
- Rỉ nước
- Sưng tấy
- Có cảm giác châm chích hoặc nóng rát
- Phát ban lan rộng ở những vùng da có quần áo
Những triệu chứng toàn thân (ít gặp):
- Nhức đầu
- Choáng váng hoặc ngất xỉu
- Khó thở hoặc thở khò khè
- Buồn nôn và nôn
- Sốc phản vệ và đe dọa đến tình mạng.
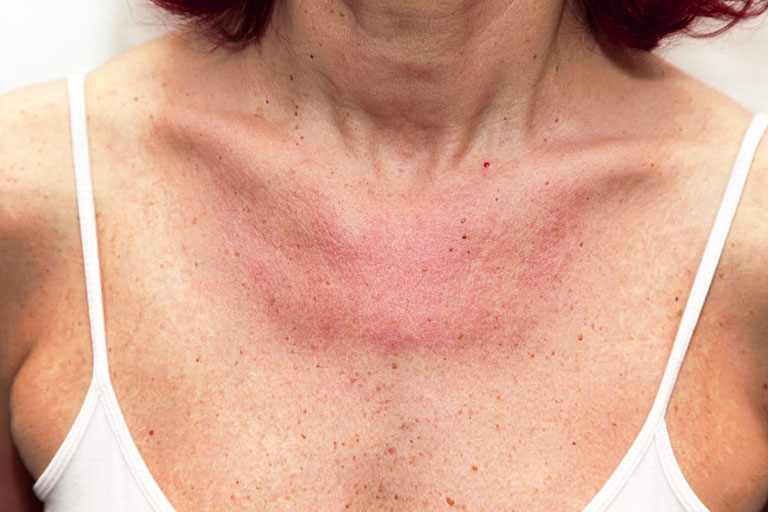
+ Ngứa do xạ khuẩn
Những triệu chứng thường tập trung trên mặt và quanh môi.
- Phát ban ngứa hoặc rát xảy ra trong vòng 2 giờ đầu sau khi tiếp xúc với ánh nắng
- Đôi khi xuất hiện những mảng màu đỏ hoặc những vùng chảy máu nhỏ dưới da
- Nổi những mụn nước nhỏ chứa đầy chất lỏng
- Nhức đầu
- Ớn lạnh
- Buồn nôn
- Có cảm giác ốm (khó chịu)
+ Phát ban nhẹ đa hình
Triệu chứng tập trung ở những vùng tiếp xúc với ánh nắng mặt trời. Cụ thể như mu bàn tay, cánh tay, cổ, mặt, cẳng chân.
- Phát ban ngứa hoặc rát
- Xuất hiện những mảng màu đỏ
- Nổi những mụn nước nhỏ
- Có những vùng chảy máu nhỏ dưới da
- Có cảm giác ốm hoặc say nắng (mệt mỏi, đau đầu, khó chịu, ớn lạnh...)
+ Phát ban dị ứng ánh sáng
Những triệu chứng thường bắt đầu trong vòng 1 - 2 ngày sau khi tiếp xúc với ánh nắng mặt trời.
- Xuất hiện phát ban đỏ ngứa hoặc mụn nước nhỏ.
- Phát ban lan sang những vùng da được che phủ bởi quần áo.
Thông thường bác sĩ da liễu sẽ quan sát tình trạng phát ban trên da, đặt một số câu hỏi liên quan đến triệu chứng và thời điểm phát ban. Đôi khi bác sĩ có thể kiểm tra những sản phẩm và loại thuốc mà bạn đang dùng.
Để xác định chẩn đoán, thử nghiệm ánh sáng, dị ứng hoặc/ và sinh thiết da có thể được chỉ định.
- Thử nghiệm ánh sáng: Trong thử nghiệm, những nguồn ánh sáng khác nhau được đặt cách da vài cm. Điều này giúp xác định phản ứng và yếu tố kích thích.
- Thử nghiệm dị ứng: Trong nhiều trường hợp, miếng dán chứa hóa chất nghi ngờ dị ứng được dán lên da. Điều này giúp xác định phản ứng dị ứng không do ánh sáng.
- Sinh thiết da: Ít khi sinh thiết da được thực hiện. Tuy nhiên người bệnh có thể được yêu cầu xét nghiệm để kiểm tra những tế bào da dưới kính hiển vi.
Biến chứng và tiên lượng
Dị ứng ánh nắng mặt trời thường chỉ bùng phát trong thời gian ngắn nhưng cũng có thể là mãn tính. Bệnh có các những triệu chứng ở mức độ từ nhẹ đến nặng, thường giảm khi ra khỏi ánh nắng.
Ở những trường hợp nặng hơn, triệu chứng có thể được kiểm soát tốt bằng cách kết hợp những phương pháp điều trị.
Biến chứng có thể gặp:
- Sẹo: Phát ban thường không để lại sẹo. Tuy nhiên gãi ngứa và làm tổn thương bề mặt da có thể khiến nhiều vết sẹo hình thành.
- Tăng nguy cơ nhiễm trùng: Những trường hợp nặng và không điều trị có thể có những tổn thương vĩnh viễn, phát ban và mụn nước lan rộng đến những vùng da. Điều này làm tăng nguy cơ nhiễm trùng và giảm tính thẩm mỹ.
Điều trị
Tránh ánh nắng là biện pháp tốt nhất để điều trị và phòng ngừa. Ngoài ra bệnh nhân có thể được yêu cầu dùng thuốc để điều trị các triệu chứng, quang trị liệu để giảm mức độ phản ứng.
1. Tránh tiếp xúc ánh nắng mặt trời
Khi bị dị ứng với ánh nắng, người bệnh cần tránh tiếp xúc ánh nắng mặt trời. Điều này giúp giảm phản ứng dị ứng, làm dịu làn da đang bị tổn thương và cho phép lành lại nhanh chóng.

Một số biện pháp tránh ánh nắng:
- Đội mũ rộng và mang kính râm để bảo vệ khuôn mặt
- Mặc những bộ quần áo được dệt chặt và che ngực
- Nên ở trong bóng râm hoặc ở trong nhà vào thời điểm nắng gắt
2. Bôi kem chống nắng
Sử dụng những loại kem chống nắng phổ rộng, SPF từ 30, có khả năng ngăn chặn cả tia UVB và UVA. Điều này có thể giúp bảo vệ làn da của bạn khỏi ánh nắng mặt trời.
Nên ưu tiên sử dụng kem chống nắng vật lý, có những thành phần như titan và kẽm. Những thành phần này có khả năng làm chệch hướng tia UVB, đồng thời ngăn ngừa các phản ứng do năng lượng mặt trời.
Kem chống nắng nên được thoa lên da trước khi ra ngoài 20 phút, thoa lại kem chống nắng thường xuyên khi ở ngoài trời.
3. Thuốc
Dị ứng ánh nắng mặt trời được điều trị với những loại thuốc dưới đây:
- Thuốc kháng histamin: Cetirizine ,Loratadine và Fexofenadine là các thuốc kháng histamin thường được sử dụng. Thuốc có tác dụng ức chế những phản ứng của histamin, kiểm soát việc giải phóng histamine gây viêm và phát ban. Từ đó làm giảm cảm giác ngứa da và những triệu chứng khác của dị ứng ánh nắng.
- Các loại kem giảm ngứa: Điều trị tại chỗ thường bao gồm kem dưỡng ẩm hoặc một số thuốc có tác dụng giảm ngứa. Khi dùng, sản phẩm có thể giúp cấp ẩm cho da, giảm ngứa và nổi mề đay. Đồng thời giảm mức độ nhạy cảm của da.
- Thuốc hen suyễn: Đôi khi thuốc hen suyễn được sử dụng trong khi điều trị. Thuốc này có khả năng kiểm soát tình trạng nổi mề đay do dị ứng ánh nắng mặt trời.
- Thuốc tiêm Omalizumab (Xolair®): Thuốc này được dùng để điều trị phát ban mãn tính và hen suyễn dị ứng. Thuốc có tác dụng ngăn ngừa và giảm các triệu chứng của bệnh.
- Thuốc ức chế miễn dịch: Nếu điều trị cơ bản không hiệu quả, người bệnh có thể được dùng thuốc ức chế miễn dịch (liệu pháp miễn dịch). Thuốc này có tác dụng làm giảm hoạt động của hệ thống miễn dịch, ngăn chặn các phản ứng histamine. Đôi khi bệnh nhân có thể được yêu cầu trao đổi huyết tương hoặc truyền globulin miễn dịch.
4. Quang trị liệu
Nhiều trường hợp dị ứng ánh sáng mặt trời được yêu cầu sử dụng liệu pháp quang học để điều trị. Trong đó người bệnh được tiếp xúc ánh sáng trong thời gian ngắn, lặp đi lặp lại nhiều lần để tăng khả năng chịu đụng của cơ thể với ánh sáng mặt trời.
Trong lần đầu tiên, những bước sóng ánh sáng khác nhau được xác định. Sau đó bệnh nhân được thực hiện một quá trình điều trị tăng dần để giảm độ nhạy cảm của cơ thể, tăng khả năng chịu đựng đối với ánh sáng.
Phòng ngừa
Có nhiều biện pháp giúp giảm nguy cơ dị ứng và ngăn tái phát khi bị dị ứng ánh nắng mặt trời. Cụ thể:

- Bôi kem chống nắng trước khi ra ngoài 20 phút. Nên chọn sản phẩm có chỉ số chống nắng ít nhất 30, kem chống nắng phổ rộng, tác dụng đối với UVA và UVB. Thường xuyên bôi lại kem chống nắng khi ở ngoài trời.
- Ngừng sử dụng những sản phẩm và loại thuốc có khả năng làm tăng độ nhạy cảm với ánh nắng mặt trời.
- Tăng dần thời gian phơi nắng vào đầu mùa xuân và mùa hè. Điều này giúp tăng khả năng chịu đựng của da với ánh sáng hoặc giúp làn thích nghi khi bị dị ứng.
- Điều trị tốt bệnh viêm da và tránh dùng nhiều hóa chất để giảm nguy cơ.
- Dùng những vật dụng bảo vệ da khi tiếp xúc với ánh sáng mặt trời, gồm: Quần dài, áo dài tay, mũ rộng vành, kính râm, phim cách nhiệt.
- Tránh ánh nắng mặt trời vào thời điểm gây gắt nhất, từ 10h đến 16h. Tốt nhất nên ở trong nhà hoặc ở trong bóng râm.
Những câu hỏi quan trọng khi gặp bác sĩ
1. Tình trạng của tôi là ngắn hạn hay mãn tính?
2. Phương pháp nào giúp kiểm soát tốt tình trạng?
3. Chăm sóc da như thế nào để giảm nguy cơ và điều trị dị ứng?
4. Có những phương pháp thay thế cho loại thuốc đang dùng hay không?
5. Tôi nên làm gì nếu phải sống chung với dị ứng ánh sáng mặt trời?
6. Triệu chứng của tôi có thể tự giảm theo thời gian?
7. Biến chứng nào có thể xảy ra nếu tôi không điều trị?
Dị ứng ánh sáng mặt trời là một tình trạng hiếm gặp, có thể xảy ra ngắn hạn hoặc dài hạn (mãn tính). Bệnh gây phát ban đỏ kèm theo ngứa da khó chịu. Đôi khi xuất hiện nhiều mụn nước. Tuy nhiên các triệu chứng có thể được ngăn ngừa và kiểm soát nhanh bằng nhiều phương pháp.